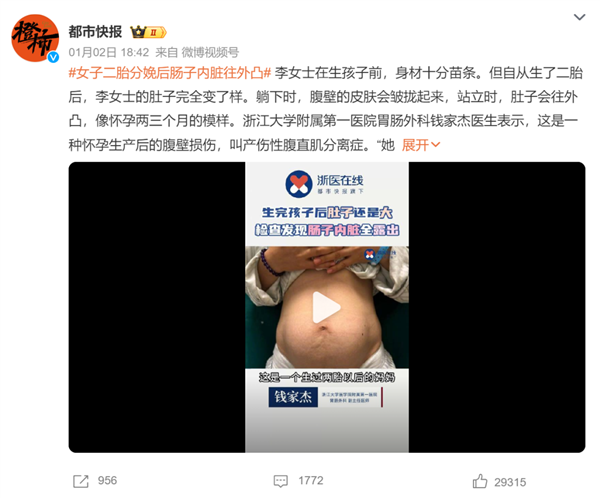
近日,一条“女子二胎分娩后肠子内脏往外凸”的热搜引起了很多女性朋友的担忧。
腹腔里的内脏本应受到腹壁肌肉、脂肪等组织完善可靠的保护,可生产后腹部松弛的女性居然能直接在腹部看到肠子的活动,这无疑会让人害怕,担心自己的健康乃至生命的安全,也让原本有生育计划的女性更加恐慌。
引发这一症状的疾病叫“腹直肌分离”,本文将展开详细解说,希望能帮到已经发生腹直肌分离的产妇朋友,也给有生育计划的女性朋友提供理性分析生育风险的参考。
什么是腹直肌分离
体脂率低的人,尤其是认真锻炼腹部肌肉的人,可以看到“八块腹肌”。那八块腹肌其实就是腹直肌,中间的一道沟是由几组腹肌的腱膜融合成的白色纤维样结构,称为“腹白线”。
腹直肌分离,本质其实是腹白线变得松弛薄弱。腹部压力增加时,这块薄弱的地方就会膨出,原本被保护在腹腔中的内脏也会跟着鼓出来,形成一个纵向的鼓包,看起来就好像腹部肌肉被从中分开了一样,所以叫做“腹直肌分离”。我们的肠管时刻进行着缓慢的蠕动,如果腹直肌分离的部位脂肪层不厚,还能在鼓包上看到肠管的蠕动。
以往定义这个疾病时,有学者以两侧腹直肌间距 ≥2cm 为诊断依据。但有研究发现,一些人虽然腹直肌间距增宽,却没有内脏膨出的表现,而有些患者虽然腹部平坦、腹直肌间距正常,却仍然有腹压增加后腹白线部位膨出的情况[1]。
所以,腹直肌分离更可能由整个腹壁的过度拉伸导致,而不仅仅是腹白线的增宽。虽然疾病名称是“腹直肌分离”,但腹白线的宽度,也就是腹直肌分开的间距,并不是腹直肌分离最可靠的评估标准,是否有薄弱部位膨出、膨出多严重,也是诊断疾病和医疗干预的重要参考依据。
腹直肌分离的诱因
很多人听说“腹直肌分离”都来自于自身或者他人分娩后的经历,其实分娩不是唯一的诱因,导致腹直肌分离的诱因有很多种。
多种先天性发育异常和腹直肌分离有关[2],后天因素中,妊娠经历、肥胖、糖尿病都是腹直肌分离的危险因素[3]。由于腹直肌分离和腹壁肌肉筋膜的松弛有关,这些筋膜属于结缔组织,所以一些累及结缔组织的疾病也会对腹直肌分离有影响[4]。因此,腹直肌分离不是产后女性的专属困扰,而是男女老幼都有可能遭遇的疾病。
不过,虽然存在各种诱因,妊娠经历仍然是其中最为重要的影响因素。整个妊娠过程中,子宫包裹着胎儿、胎盘、羊水等内容物不断增大,腹壁也随之膨胀,盆底也持续承受着不断增加的压力。这意味着每个孕妇可能面临着腹直肌分离的风险。
一项研究表明,妊娠至 35 周时, 100% 的孕妇存在腹直肌分离,但这个比例会在产后六个月下降至 39% [5]。另有一项横断面研究的结果是, 20.9% 的女性在产后 6~8 个月时仍有腹中线部位突出的情况,且近 80% 的女性都表示自己的腹肌比怀孕前要弱[6]。
这些研究和大量的临床追踪结果均显示:腹直肌分离的情况会在孕晚期达到高峰、直到产后缓解。可虽然多数人能在产后逐渐恢复,仍然有相当比例的人产后持续存在腹直肌分离的情况。而且,年龄越大、孕产次数越多的女性更容易发生腹直肌分离[3]。
腹直肌分离的危害
如前文所说,腹直肌分离意味着腹壁存在松弛的薄弱区域。所以一旦遇到提举重物、从仰卧位坐起等运用腹压的情况,这些薄弱区域就会在压力之下过分膨出,严重时甚至能看到腹腔内肠管的形状和运动。
好在,这一症状虽然看起来非常可怕,也只是意味着腹壁的保护能力下降,对于内脏倒没有直接的危害。不过值得一提的是,需要将腹直肌分离和另一种症状相似但要危险得多的疾病——腹壁疝相区分。
腹直肌分离的患者虽然能在腹部看到隆起的鼓包甚至肠管,但腹壁本身是完整的,肠管没有卡顿的风险。腹壁疝也会有腹部鼓包、看见肠管的情况,但那却是因为先天或者后天的腹壁缺损或薄弱,继而使腹腔内的肠管等脏器通过缺损向体表突出而形成,此种情况则存在肠管嵌顿的可能。万一肠管卡在缺口上,就有绞窄梗阻乃至缺血坏死的风险。
所以,如果出现了相关症状,尤其是腹部隆起的鼓包里能看到肠管时,最好去医院让有经验的医生进行鉴别,如果只是腹直肌分离引起,就不需要担心,如果是由腹壁疝引起,则需要手术修补缺口。少数时候,腹壁疝和腹直肌分离可能会同时存在。剖宫产的伤口偶尔会愈合不良,产妇在有腹直肌分离的情况下,也可能同时发生腹壁切口疝。所以腹直肌分离的剖宫产女性需要更加谨慎,认真排除腹壁疝的可能。
说回正题,腹直肌分离意味着腹壁松弛、腹肌无力。腹肌属于身体的核心肌肉群,核心肌群有维持体态、支撑脊柱、保护内脏、保持身体稳定平衡等多种功能。所以,作为核心肌肉群成员的腹肌薄弱,也会相应地导致一系列相关的功能受损,比如完成一些需要用到腹压的动作会有困难,身体稳定性会下降,长期腹肌无力还有可能影响体态,让背部、腰部肌肉过于疲劳,引发腰背部疼痛。这些危害虽然不如腹部隆起那样直观,却实实在在地影响着女性的身体健康。
预防和解决的方法
根据发病的风险因素,控制体重避免肥胖、预防糖尿病、合理进行生育规划是最有效的、釜底抽薪的预防方法。如果确定有生育计划,就养成体育锻炼的习惯。产前锻炼加强腹肌可以显著降低腹直肌分离的风险[7]。
多数人产后能自行恢复,如果恢复情况不理想,目前的一线治疗方案也仍然是控制体重避免肥胖和体育锻炼[8]。锻炼方式尤其强调增强腹直肌的锻炼,对于腹直肌分离有改善作用[7,8],必要时可以请专业医师指导锻炼。
如果锻炼后效果不佳,且未来没有生育计划,则可以选择手术收紧松弛的腹白线和皮肤,达到改善外观、恢复腹壁功能的作用。
写在最后
生育孩子是一件非常重要的决定,不仅意味着要对一个新的生命负责到底,也意味着生育带来的很多身体改变不可逆转。所以决定生孩子之前,按理应该对各种收益风险充分了解、谨慎决策。然而进入临床工作后,我才意识到很多人其实对于怀孕和分娩常识一无所知,更不用说各种可能的风险、疾病了。等到已经遭遇各种问题了,她们才后知后觉地知道生育是有风险的。这是不对的,没有人应该这样被赶鸭子上架。所以每次看到相关的话题,我都很想聊一聊,希望能给还未生育的女孩子提供参考,希望帮助有生育计划的女性对可能会发生的事有所准备,希望已经遭遇各种问题的女性能得到帮助。
参考文献
[1] Brauman D. Diastasis recti: clinical anatomy. Plast Reconstr Surg. 2008;122(5):1564-1569. doi:10.1097/PRS.0b013e3181882493
[2] Digilio MC, Capolino R, Dallapiccola B. Autosomal dominant transmission of nonsyndromic diastasis recti and weakness of the linea alba. Am J Med Genet A. 2008;146A(2):254-256. doi:10.1002/ajmg.a.32044.
[3] Cavalli M, Aiolfi A, Bruni PG, et al. Prevalence and risk factors for diastasis recti abdominis: a review and proposal of a new anatomical variation. Hernia. 2021;25(4):883-890. doi:10.1007/s10029-021-02468-8
[4] McPhail I. Abdominal aortic aneurysm and diastasis recti. Angiology. 2008;59(6):736-739. doi:10.1177/0003319708319940
[5] Fernandes da Mota PG, Pascoal AG, Carita AI, B? K. Prevalence and risk factors of diastasis recti abdominis from late pregnancy to 6 months postpartum, and relationship with lumbo-pelvic pain. Man Ther. 2015;20(1):200-205. doi:10.1016/j.math.2014.09.002
[6] Gluppe S, Ellstr?m Engh M, B? K. Primiparous women's knowledge of diastasis recti abdominis, concerns about abdominal appearance, treatments, and perceived abdominal muscle strength 6-8 months postpartum. A cross sectional comparison study. BMC Womens Health. 2022;22(1):428. Published 2022 Nov 2. doi:10.1186/s12905-022-02009-0
[7] Benjamin DR, van de Water AT, Peiris CL. Effects of exercise on diastasis of the rectus abdominis muscle in the antenatal and postnatal periods: a systematic review. Physiotherapy. 2014;100(1):1-8. doi:10.1016/j.physio.2013.08.005
[8] Akram J, Matzen SH. Rectus abdominis diastasis. J Plast Surg Hand Surg. 2014;48(3):163-169. doi:10.3109/2000656X.2013.859145